HISTERECTOMIA
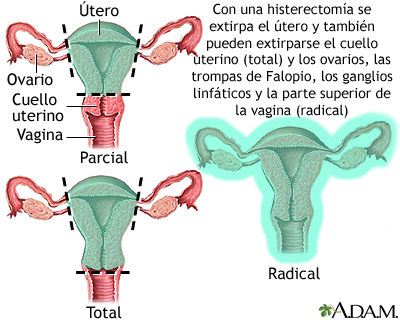
es una operación para extraer el útero de una mujer
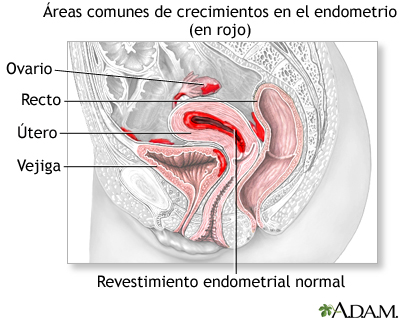
puede recomendarle una histerectomía si tiene:
- Fibromas
- Endometriosis que no responde a tratamiento con medicinas o cirugía
- Prolapso uterino: cuando el útero desciende hacia la vagina
- Cáncer de útero, cuello uterino u ovarios
- sangrado vaginal que persiste a pesar del tratamiento
- Dolor pelvico cronico: la cirugía puede ser un último recurso
HISTERECTOMIA TOTAL POR VÍA ABDOMINAL TÉCNICA QUIRÚRGICA
1. Se coloca sobre la camilla en decúbito dorsal. Una vez anestesiada la paciente se efectúa el examen cuidadoso bajo anestesia.
2. Se desinfecta la vagina y el periné con soluciones antisépticas y se introduce una sonda de Foley.
3. El operador se ubica sobre el lado izquierdo de la paciente, para que el cirujano diestro pueda usar la mano dominante dentro de la pelvis. El primer ayudante se ubica del lado opuesto.
4. Dos tipos de incisión de piel para histerectomia abdominal: Pfannenstiel y mediana infraumbilical o supraumbilical según sea el caso.
La mayoría de ginecólogos prefiere una incisión de Pfannenstiel, pues es atractiva desde el punto de vista estético. Si es necesaria una exposición mayor, se puede usar una incisión de Cherney o Maylard.
5. Exploración del abdomen, colocación de la paciente en una posición de Trendelemburg leve, se coloca un separador autoestático y empaqueta el intestino en la parte superior con compresas para permitir una buena exposición de la pelvis.
6. Primero se toman los ligamentos redondos y uteroováricos con unas pinzas de cocher y se tracciona el útero fuera de la pelvis.
7. Se separa el útero hacia el lado derecho de la pelvis y se tracciona el ligamento redondo izquierdo. Se coloca un punto de reabsorción tardía 0 debajo del ligamento redondo a media distancia entre el útero y la pared pelviana lateral. La pequeña arteria de sampson transcurre justo por debajo del ligamento redondo y, en muchos casos, la transiluminación de esta área permite que el cirujano observe con facilidad la arteria y confirme el pasaje del punto debajo de ella, de manera de ligarla. Se coloca un segundo punto alrededor de 1 cm por debajo del primer punto; en este momento, el cirujano y el primer ayudante anudan estos dos puntos de manera simultánea.
Mientras se traccionan estos puntos, el ligamento redondo se mantiene tirante y se secciona con una tijera de Metzenbaum entre dos ligaduras. Esto abre el espacio retroperitoneal, que casi siempre es un espacio libre para la disección roma, incluso en pacientes con tumores extensos, enfermedad inflamatoria o endometriosis.
8. Si se van a resecar los ovarios, se extiende la incisión peritoneal hacia adelante, alrededor de la reflexión vesical, pero no es necesario seccionar el peritoneo que cubre la cara anterior del cuello uterino en este momento porque puede sangrar y aún no se necesita la exposición de esta zona. Con el dedo índice o la punta del aspirador o la parte posterior de la pinza para tejidos, se disecciona el tejido laxo del retroperitoneo e identifica la arteria iliaca externa sobre la superficie interna del musculo psoas.
El uréter siempre cruza el borde de la pelvis en esta región y debe identificarse con facilidad sobre la hoja interna del peritoneo. La arteria iliaca interna se introduce en la pelvis en esta zona en sentido paralelo al uréter. (1,7,9).
Si se va a resecar el ovario, se crea un orificio en el peritoneo entre el uréter y los vasos ováricos por encima del ovario bajo visión directa con tijera o con el electro bisturí. Se coloca una pinza delicada, que pueda atravesar el peritoneo desde la cara externa hacia la cara interna contra y entre dos dedos que sostienen el sector interno del peritoneo. Se prefiere usar una pinza delicada en el ligamento infundibulopélvico porque recuerda aislar los vasos y tomar un pedículo bastante pequeno. Luego se coloca una segunda pinza posterior y se seccionan los vasos ovaricos sobre las dos pinzas. se liga el pedículo, primero con una lazada, para lograr mayor seguridad entre
la ligadura libre y la pinza. Se emplean materiales de sutura de reabsorción tardía cero en toda la región.
La ligadura con punto se coloca distal a la ligadura libre porque si ocurre una punción en uno de los vasos ováricos, de todas formas el vaso ya había sido ligado con la ligadura libre más proximal. Se liga el tejido que sostiene la pinza con una sola ligadura libre y luego se corta el tejido por encima del uréter y hacia la cara posterior del útero, movilizando el ovario que se une a la pinza sobre la trompa y el ligamento redondo del lado izquierdo con el fin de que el ovario obstruya la vision del campo quirúrgico. luego se seccionan los puntos sobre los ligamentos redondos y el ligamento infundibulopélvico. se repite el procedimiento del lado derecho de la paciente.
10. Si se va a conservar el ovario y la trompa de Falopio, se crea una ventana en el peritoneo debajo de la trompa de Falopio, entre el útero y el ovario, ya sea con instrumental cortante o en forma roma y con una pinza fuerte como la Heaney, Kocher o similar para ocluir el pedículo uteroovárico. La pinza colocada al comienzo del procedimiento sobre el ligamento redondo y la trompa de Falopio, justo por fuera del fondo uterino, sirve como pinza posterior para este pedículo. Se seccionan la trompa y el ligamento uteroovárico y se liga el pedículo con una ligadura libre seguida de una ligadura con punto (1).
11. Luego se diseca la vejiga de la cara anterior del cérvix. En este momento, se secciona el peritoneo justo por debajo de su inserción en el segmento uterino inferior. Si se secciona el peritoneo justo por debajo de su inserción, éste suele ser móvil y se logra identificar un plano de disección entre la pared vesical posterior y la cara anterior del cérvix. Se puede comenzar esta disección con instrumental cortante, como una tijera de Metzembaum. Mediante tracción hacia arriba sobre el peritoneo de la vejiga y con el fondo uterino estirado hacia el exterior de la pelvis. Se deben apoyar la punta de las tijeras con suavidad sobre la facsia que cubre el cérvix, debe realizarse lo más pegado al cérvix, porque si se extiende demasiado hacia afuera, puede producirse sangrado y lesionarse los uréteres. Pero puede realizarse también mediante disección roma, tomando el útero y el segmento uterino inferior entre ambas manos y usando delicadamente el primer dedo o los dos primeros dedos para desplegar la vejiga. También es posible usar la mano derecha poniendo el dedo pulgar frente a la cara anterior del cuello y los demás dedos detrás del útero, se empuja con el pulgar en forma delicada contra el cuello uterino y en dirección inferior hacia la vagina, disecando la vejiga y separándola del cérvix y el segmento uterino inferior con suavidad.
12. Una vez liberada la vejiga, se esqueletizan la arteria y la vena uterinas. Se tracciona el útero hacia el lado derecho de la paciente y se diseca el tejido adiposo laxo ubicado junto al segmento uterino inferior. La arteria uterina suele aparecer justo al lado útero, a la altura del orificio cervical interno. En la mayoría de las pacientes la arteria uterina se expone con facilidad traccionando el tejido hacia afuera y “raspando” con una tijera de Metzenbaum un poco abierta desde el sector interno hacia el externo.
13. Cuando se exponen los vasos, se usa una pinza fuerte ligeramente curva para pinzarlos justo al lado del útero. Se prefiere una pinza Heaney, de Zepplin o de Masterson para estos pedículos. La punta de la pinza debe rodear los vasos y la pinza debe atravesar la el pedículo en un ángulo tan recto como sea posible. La punta de la pinza no debe incluir demasiado tejido cervical o uterino porque esto implica la aplicación de otras pinzas. Se puede colocar una segunda pinza para mayor seguridad y se puede poner una pinza posterior para evitar el sangrado retrógrado. Si el útero es pequeño no es necesaria la pinza posterior porque los cuatro vasos mayores ya fueron pinzados o ligados. Luego, se seccionan los vasos uterinos con tijeras o bisturí y se liga dos veces el pedículo con puntos con sutura de reabsorción tardía o. se prefiere usar una aguja redonda pequeña en los pedículos debido a que agujas grandes son más difíciles de usar en los pequeños espacios de la pelvis profunda.
14. La hemostasia debe ser buena en este momento. Se vuelve a observar la vejiga para asegurarse que esté bastante por debajo del cuello uterino. Si es necesario disecar el recto de la cara posterior del cérvix se debe realizar en este momento. La disección roma entre la pared vaginal posterior y la cara anterior del recto suele ser sencilla, aunque en ocasiones el recto sigmoides está adherido al segmento uterino posterior o al cérvix debido a la presencia de endometriosis o EPI.
15. Una vez liberado el cérvix, se tracciona el útero para exponer las porciones más profundas del ligamento ancho y alejar del uréter el segmento uterino inferior.
16. En la mayoría de los casos se pueden colocar unas pinzas de Heaney rectas para ocluir la porción remanente del ligamento ancho de forma exitosa. Debe colocarse la punta de la pinza sobre la porción externa del cérvix y la porción superior de la rama debe apoyarse sobre el pedículo previo. A medida que se cierran las pinzas con delicadeza, las puntas se deslizan sobre el cuello. Si la disección se mantiene cerca del cuello uterino, se evita el riesgo de lesionar el uréter, que está por fuera y no demasiado lejos de este. “pégate a la matriz y serás feliz”. Luego se secciona el pedículo con tijera fuerte o bisturí. Se puede dejar 1 o 2 mm de tejido por dentro de la pinza para seguridad, pero no es necesario. Se coloca la punta de la aguja en la punta externa de la rama de la pinza; si el pedículo es mayor de 1 cm, se recomienda usar una ligadura con puntos de Heaney para que el extremo superior del pedículo se fije en forma secundaria y evitando que se deslice fuera de la ligadura. Mientras se mantiene una buena exposición, se anudan uno o dos pedículos a cada lado y se repite el procedimiento del lado opuesto hasta alcanzar el nivel de la unión cervicovaginal.
17. Se deben inspeccionar la vejiga y el recto y se despegan en caso de ser necesario para confirmar que estén bien separados y que las paredes vaginales estén bien expuestas.
18. Las pinzas de Zepplin largas anguladas se usan para ocluir la vagina debajo del cuello uterino, se aplica una pinza desde cada costado. Estas pinzas incluyen la base de los ligamentos cardinales a los lados, el ligamento uterosacro por detrás y la pared vaginal por delante y por detrás. (1)
19. Se emplea bisturí, electro bisturí o una tijera de Harrington anguladas y por debajo del cuello uterino.
20. Se extrae el útero y se coloca en un recipiente sobre la mesa de instrumentación para examinarlo después.
21. Se coloca un punto de Heaney cada una de las pinzas laterales y la segunda pasada atraviesa el ligamento uterosacro en la parte posterior. La inclusión de los ligamentos uterosacro y cardinal en este pedículo ofrece un sostén excelente para la cúpula vaginal. (1)
22. De acuerdo con la técnica clásica de Richardson, el peritoneo sobre la cara posterior del cuello uterino se secciona, el peritoneo del fondo de saco posterior se diseca y se aborda el tabique rectovaginal para separar el recto hacia atrás, la experiencia muestra que no es necesario este paso en la mayoría de pacientes con enfermedades benignas. A diferencia de la disección vesical anterior, el peritoneo posterior está mucho más adherido. También se pinzan los ligamentos uterosacros por separado y luego, se unen al manguito vaginal para sostenerlo.
En la mayoría de técnicas de histerectomía se aborda la vagina con un instrumento cortante y cerrado. se procede al cierre de los bordes vaginales para formar la cúpula vaginal de la siguiente manera: con cromado 1 se realiza la primera puntada detrás del Allice que repara el ángulo de la comisura del lado contrario al cirujano, se anuda y repara. Se continúa mediante sutura continua cruzada cerrando los bordes vaginales hasta el ángulo opuesto para seguidamente con esta misma sutura, realizar un segundo plano que invagine la fascia sobre la cúpula vaginal recién formada,
23. Para el cierre, se debe lavar la cavidad pélvica con abundante cantidad de solución salina tibia, se examinan los pedículos en forma meticulosa para confirmar la hemostasia. Se emplea electrobisturí o puntos de material reabsorbible 3,0 para controlar la hemostasia. (1,7)
24. Peritonización
25. Se retiran las compresas y el separador si se usó. Se comprueba de nuevo la hemostasia en el abdomen y se coloca el epiplón en la parte anterior para disminuir al mínimo el riesgo de adherencias entre el intestino delgado y la incisión abdominal (1).
26. El cierre de la aponeurosis depende el riesgo de infección y de la hernia de la paciente. En general se puede usar una sutura continua de material de reabsorción tardía monofilamento, como PDS (Ethicon). Si existe un riesgo significativo de dehiscencia secundaria a infección, obesidad u otros problemas médicos, se pueden usar puntos separados de refuerzo o un técnica de cierre en masa o una sutura de smead jones cierre lejos-lejos, cerca-cerca.
27. La piel suele cerrarse con una sutura subdérmica de material reabsorbible que tiene la ventaja de evitar regresar al consultorio para el retiro de puntos o con sutura No absorbible.
28. Después que la paciente es llevada a la sala de recuperación, el cirujano debe hablar con la familia para tranquilizarlos, asegurarles que la paciente está bien y explicarles los hallazgos de la operacion